Conoscere il diabete
Cos’è il diabete
Il diabete mellito è una patologia cronica: non si risolve nel tempo, ma con una terapia e uno stile di vita adeguati è possibile trattarne i sintomi e limitarne le conseguenze.
Il diabete si manifesta quando il corpo non riesce a utilizzare correttamente il glucosio, cioè quel particolare tipo di zucchero che serve alle nostre cellule come fonte di energia. Questo accade perché l’insulina – l’ormone che regola il passaggio del glucosio dal sangue alle cellule – non viene più prodotta, non funziona a dovere oppure è presente in quantità insufficiente.
Se non viene assorbito, il glucosio si accumula nel sangue. Al di sopra di una certa soglia si parla di iperglicemia: se questa condizione si protrae nel tempo, può avere gravi conseguenze sul medio e lungo termine. Per esempio, può danneggiare il cuore, i reni, gli occhi e i nervi.
La situazione opposta, ovvero l’ipoglicemia, si verifica invece quando il glucosio nel sangue è troppo basso. In questi casi le conseguenze sono immediate: se non si interviene tempestivamente assumendo zuccheri, si rischia di svenire, avere convulsioni e cadere in coma ipoglicemico.
Fortunatamente, una diagnosi tempestiva, uno stile di vita equilibrato e le terapie appropriate permettono anche alle persone con diabete di condurre una vita piena e attiva.
Alcuni numeri
Secondo l’International Diabetes Federation, oggi nel mondo convivono con il diabete oltre 580 milioni di persone – circa una ogni 14. Le previsioni indicano che nei prossimi anni questo numero è destinato a crescere, e in modo significativo. In Italia si stima che ci siano circa 4 milioni di casi accertati.
Accertati, appunto, perché esiste anche un altro dato da considerare: il numero di persone che hanno il diabete senza saperlo. Solo in Italia si calcola che siano almeno un milione e mezzo. In altre parole, per ogni tre persone consapevoli di avere questa patologia, ce n’è almeno una che non lo sa. È un dato allarmante: non sapere di avere il diabete significa non trattarlo adeguatamente e, di conseguenza, non contrastarne le possibili conseguenze nel medio e lungo termine.

Tipi di diabete

Diabete di tipo 1
Il diabete di tipo 1 è una malattia autoimmune: non può essere prevenuto né curato e, in alcuni casi, è attribuibile a una predisposizione genetica.
Nel 90% dei casi si sviluppa durante l’infanzia o l’adolescenza, quando il pancreas non produce più insulina, o ne produce troppo poca.
Di conseguenza, il glucosio non viene correttamente assorbito dalle cellule e si accumula nel sangue. Per contrastare questo fenomeno, le persone con diabete di tipo 1 devono ricorrere all’insulina.
Diabete di tipo 2
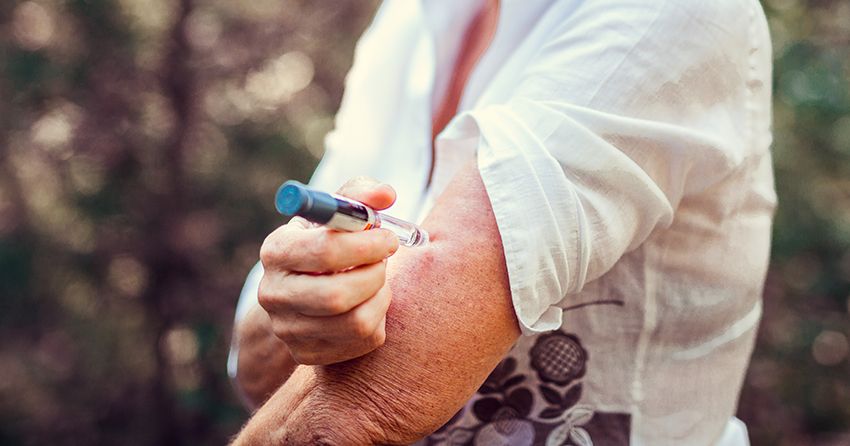
Il diabete di tipo 2 riguarda prevalentemente adulti e anziani. Negli ultimi anni, tuttavia, i casi tra bambini e adolescenti sono aumentati a causa della diffusione di obesità e sedentarietà. Nel diabete di tipo 2 l’organismo smette di rispondere all’insulina in modo adeguato e il glucosio si accumula nel sangue.
A differenza del diabete di tipo 1, le cause sono molteplici e spesso si combinano tra loro: predisposizione genetica, dieta non equilibrata, mancanza di regolare attività fisica. Nella maggior parte dei casi, le persone con diabete di tipo 2 devono assumere farmaci per ridurre i livelli di zucchero nel sangue, anche se talvolta può rendersi necessaria la terapia insulinica.
Lo stile di vita è altrettanto fondamentale: controllare regolarmente la glicemia, seguire una dieta varia ed equilibrata, condurre una vita attiva e, se necessario, ridurre la percentuale di massa grassa sono alleati irrinunciabili e, in alcuni casi, possono persino evitare il ricorso ai farmaci.
Diabete gestazionale
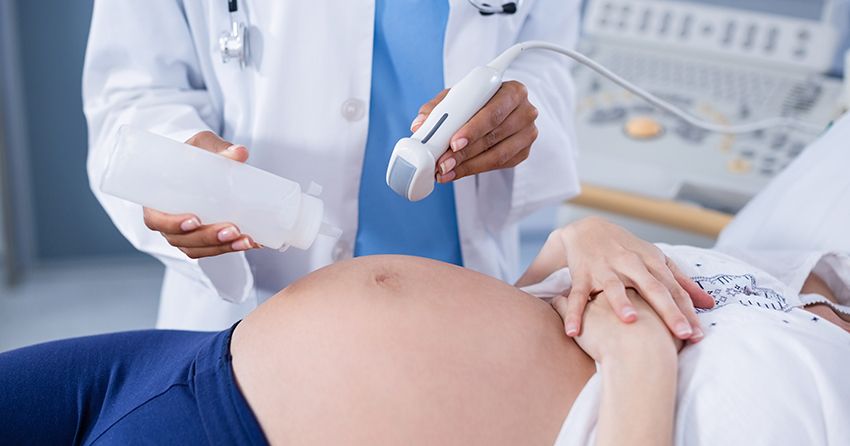
Il diabete gestazionale presenta caratteristiche simili al diabete di tipo 2 e si manifesta in donne in gravidanza a cui non era mai stato diagnosticato il diabete in precedenza.
La causa principale sono i cambiamenti ormonali tipici della gravidanza, ma esistono anche altri fattori di rischio, come l’obesità pregressa e l’età materna avanzata (oltre i 35 anni). In genere, il diabete gestazionale non è permanente e scompare dopo il parto. Tuttavia, può aumentare la probabilità di sviluppare diabete di tipo 2.

LADA
Il LADA è una particolare (e rara) forma di diabete di tipo 1. L’acronimo sta per Latent Autoimmune Diabetes in Adults (diabete autoimmune latente negli adulti).
Benché rientri nella categoria delle malattie autoimmuni, il LADA si manifesta in età adulta e viene quindi spesso confuso con il diabete di tipo 2. Per questo motivo è talvolta definito “diabete 1.5”.

Prediabete
Con il termine “prediabete” si indica una condizione in cui i livelli di glucosio nel sangue sono più alti del normale, ma non sufficientemente elevati da permettere una diagnosi di diabete. Anche se non si può parlare di patologia, è una condizione da non sottovalutare: nella maggior parte dei casi è asintomatica, ma aumenta il rischio di sviluppare diabete di tipo 2 e malattie cardiovascolari.
Per migliorare i livelli di zucchero nel sangue è necessario intervenire anche in questo caso sui comportamenti quotidiani, adottando una dieta bilanciata, praticando regolare attività fisica e raggiungendo o mantenendo una condizione di normopeso.
Sintomi e prevenzione
Riconoscimento precoce del diabete di tipo 1
Il diabete di tipo 1 si sviluppa generalmente durante l’infanzia o l’adolescenza e, nelle fasi iniziali, può essere asintomatico. I segnali più comuni a cui prestare attenzione sono:
- minzione frequente;
- sete e fame molto intense;
- disidratazione;
- sonnolenza;
- perdita di peso.
La chetoacidosi diabetica è una complicanza acuta del diabete che può verificarsi quando l’organismo non dispone di una quantità sufficiente di insulina per utilizzare lo zucchero come fonte di energia. In assenza di insulina, il corpo inizia a bruciare i grassi, producendo sostanze chiamate chetoni, che si accumulano nel sangue rendendolo troppo acido. I sintomi possono comparire gradualmente — tra i più comuni vi sono sete intensa, respiro accelerato, nausea, stanchezza e alito fruttato — ma richiedono un intervento medico immediato. Se non trattata in tempo, la chetoacidosi può portare a disidratazione grave, perdita di coscienza e, nei casi più gravi, al coma e alla morte.
Si parla di esordio in chetoacidosi quando è proprio a causa di questa condizione che si scopre di avere il diabete. Per ridurre il rischio che ciò accada, favorire una presa in carico graduale e rallentare la progressione della malattia, verranno introdotti screening mirati per specifiche fasce d’età. Questo approccio consentirà di distinguere diverse fasi del diabete di tipo 1, ciascuna con interventi e percorsi di cura dedicati.
Come prevenire il diabete di tipo 2
Il diabete di tipo 2 può manifestarsi in qualsiasi momento della vita, anche senza sintomi. È quindi importante conoscere i fattori di rischio e, laddove possibile, intervenire per ridurli. Tra i principali:
- stress;
- età;
- sonno insufficiente;
- sedentarietà;
- obesità;
- consumo elevato di alcol;
- ipertensione;
- alimentazione scorretta;
- fumo.
I sintomi principali sono gli stessi del diabete di tipo 1. Tuttavia, molte persone non avvertono alcun disturbo, soprattutto nelle fasi iniziali, poiché i sintomi possono comparire molto lentamente.
Contrastare i fattori di rischio attraverso semplici abitudini quotidiane
Occhio agli zuccheri nascosti. Gli zuccheri possono trovarsi anche dove non ce li aspettiamo. Per questo è importante informarsi sugli alimenti che consumiamo e, quando possibile, consultare l’etichetta nutrizionale. Alcuni esempi sono il sushi e le salse, che possono contenere zuccheri anche se spesso non lo si immagina. Attenzione anche alle bevande, gassate e non.
Muoversi, muoversi, muoversi. Un corpo in movimento è uno dei principali alleati del benessere. Più ci muoviamo, meglio è, senza dover necessariamente ambire a prestazioni atletiche. Ogni forma di attività motoria è utile: salire le scale, camminare mentre si parla al telefono, praticare sport di resistenza come il nuoto o il ciclismo, oppure sport di forza. Ogni passo conta, letteralmente.
Seguire un’alimentazione varia ed equilibrata. In particolare, una dieta ricca di vegetali aiuta a migliorare il metabolismo degli zuccheri grazie all’elevato contenuto di fibre. È inoltre importante bere a sufficienza: si consiglia almeno un litro e mezzo di acqua o tè non zuccherato al giorno. Sarebbe bene ridurre il consumo di zuccheri e grassi e limitare l’assunzione di alcol, che dovrebbe rimanere un’eccezione. È utile ricordare che non tutte le bevande alcoliche hanno lo stesso effetto: vino e superalcolici contengono poco zucchero e possono far diminuire la glicemia, mentre birra, vini dolci e cocktail contengono zuccheri che la fanno aumentare rapidamente. Nel piatto, invece, è consigliabile privilegiare frutta e verdura, prodotti integrali, legumi e pesce.
Ridurre il peso corporeo, se necessario. In particolare la circonferenza addominale. Il grasso che si accumula intorno agli organi è infatti particolarmente pericoloso. Il cosiddetto “fegato grasso” svolge un ruolo importante nello sviluppo del diabete di tipo 2, poiché aggrava l’insulino-resistenza. Ogni persona è diversa: per capire cosa è più adatto al proprio caso è sempre opportuno rivolgersi al diabetologo o al nutrizionista.
Occhio ai grassi e agli zuccheri nascosti. I grassi non vanno demonizzati: svolgono un ruolo centrale in molti processi fisiologici. Il problema nasce quando se ne consumano in eccesso, spesso insieme agli zuccheri, attraverso cibi particolarmente calorici. Il loro potere energetico è circa il doppio rispetto a quello di carboidrati e proteine, e una dieta ricca di grassi e zuccheri può facilmente portare a un’alimentazione ipercalorica e all’aumento di peso. Il consumo di dolci, carne e formaggi grassi non dovrebbe essere quotidiano; in generale si consigliano varianti più povere di grassi, sempre con il supporto di un nutrizionista abilitato.
Smettere di fumare. Il momento giusto per smettere di fumare era dopo la prima sigaretta. In alternativa, è adesso. I fumatori hanno un rischio maggiore di sviluppare diabete di tipo 2, oltre a molte altre patologie. Le sostanze nocive contenute nelle sigarette possono danneggiare il pancreas e ridurre l’attività insulinica.
Dormire non è pigrizia: è prevenzione. Dormire meno di 7–9 ore a notte influisce negativamente sui livelli di zucchero nel sangue e sulla distribuzione dell’insulina. Anche il sonno, quindi, è un elemento fondamentale per aiutare le persone con diabete a mantenere sotto controllo la glicemia.